Acquired Immunodeficiency Syndrome atau
Acquired Immune Deficiency Syndrome (disingkat
AIDS) adalah sekumpulan gejala dan infeksi (atau:
sindrom) yang timbul karena rusaknya
sistem kekebalan tubuh manusia akibat infeksi virus
HIV;
[1] atau infeksi virus-virus lain yang mirip yang menyerang spesies lainnya (
SIV,
FIV, dan lain-lain).
Virusnya sendiri bernama
Human Immunodeficiency Virus (atau disingkat
HIV) yaitu virus yang memperlemah kekebalan pada tubuh manusia. Orang yang terkena virus ini akan menjadi rentan terhadap
infeksi oportunistik ataupun mudah terkena
tumor. Meskipun penanganan yang telah ada dapat memperlambat laju perkembangan virus, namun penyakit ini belum benar-benar bisa disembuhkan.
HIV dan virus-virus sejenisnya umumnya ditularkan melalui kontak langsung antara
lapisan kulit dalam (membran mukosa) atau aliran darah, dengan cairan tubuh yang mengandung HIV, seperti
darah,
air mani,
cairan vagina,
cairan preseminal, dan
air susu ibu.
[2][3] Penularan dapat terjadi melalui
hubungan intim (vaginal,
anal, ataupun
oral),
transfusi darah,
jarum suntik yang terkontaminasi, antara ibu dan bayi selama
kehamilan, bersalin, atau
menyusui, serta bentuk kontak lainnya dengan cairan-cairan tubuh tersebut.
Para ilmuwan umumnya berpendapat bahwa AIDS berasal dari
Afrika Sub-Sahara.
[4] Kini AIDS telah menjadi
wabah penyakit. AIDS diperkiraan telah menginfeksi 38,6 juta orang di seluruh dunia.
[5] Pada
Januari 2006,
UNAIDS bekerja sama dengan
WHO memperkirakan bahwa AIDS telah menyebabkan kematian lebih dari 25 juta orang sejak pertama kali diakui pada tanggal
5 Juni 1981. Dengan demikian, penyakit ini merupakan salah satu wabah paling mematikan dalam sejarah. AIDS diklaim telah menyebabkan kematian sebanyak 2,4 hingga 3,3 juta jiwa pada tahun
2005 saja, dan lebih dari 570.000 jiwa di antaranya adalah anak-anak.
[5] Sepertiga dari jumlah kematian ini terjadi di Afrika Sub-Sahara, sehingga memperlambat pertumbuhan ekonomi dan menghancurkan kekuatan sumber daya manusia di sana. Perawatan
antiretrovirus sesungguhnya dapat mengurangi tingkat
kematian dan
parahnya infeksi HIV, namun akses terhadap pengobatan tersebut tidak tersedia di semua negara.
[6]
Hukuman sosial bagi penderita HIV/AIDS, umumnya lebih berat bila dibandingkan dengan penderita penyakit mematikan lainnya. Kadang-kadang hukuman sosial tersebut juga turut tertimpakan kepada petugas kesehatan atau sukarelawan, yang terlibat dalam merawat
orang yang hidup dengan HIV/AIDS (ODHA).
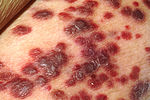
[sunting] Gejala dan komplikasi

Gejala-gejala utama AIDS.
Berbagai gejala AIDS umumnya tidak akan terjadi pada orang-orang yang memiliki sistem kekebalan tubuh yang baik. Kebanyakan kondisi tersebut akibat infeksi oleh
bakteri,
virus,
fungi dan
parasit, yang biasanya dikendalikan oleh unsur-unsur sistem kekebalan tubuh yang dirusak HIV.
Infeksi oportunistik umum didapati pada penderita AIDS.
[7] HIV memengaruhi hampir semua
organ tubuh. Penderita AIDS juga berisiko lebih besar menderita kanker seperti
sarkoma Kaposi,
kanker leher rahim, dan kanker sistem kekebalan yang disebut
limfoma.
Biasanya penderita AIDS memiliki gejala infeksi sistemik; seperti
demam,
berkeringat (terutama pada malam hari), pembengkakan kelenjar, kedinginan, merasa lemah, serta penurunan berat badan.
[8][9] Infeksi oportunistik tertentu yang diderita pasien AIDS, juga tergantung pada tingkat kekerapan terjadinya infeksi tersebut di wilayah geografis tempat hidup pasien.
[sunting] Penyakit paru-paru utama
Pneumonia pneumocystis (PCP)
[10] jarang dijumpai pada orang sehat yang memiliki
kekebalan tubuh yang baik, tetapi umumnya dijumpai pada orang yang terinfeksi HIV.
Penyebab penyakit ini adalah
fungi Pneumocystis jirovecii. Sebelum adanya diagnosis, perawatan, dan
tindakan pencegahan rutin yang efektif di negara-negara Barat, penyakit ini umumnya segera menyebabkan kematian. Di negara-negara berkembang, penyakit ini masih merupakan indikasi pertama AIDS pada orang-orang yang belum dites, walaupun umumnya indikasi tersebut tidak muncul kecuali jika jumlah
CD4 kurang dari 200 per µL.
[11]
Tuberkulosis (TBC) merupakan infeksi unik di antara infeksi-infeksi lainnya yang terkait HIV, karena dapat ditularkan kepada orang yang sehat (imunokompeten) melalui rute pernapasan (respirasi). Ia dapat dengan mudah ditangani bila telah diidentifikasi, dapat muncul pada stadium awal HIV, serta dapat dicegah melalui terapi pengobatan. Namun demikian, resistensi TBC terhadap berbagai obat merupakan masalah potensial pada penyakit ini.
Meskipun munculnya penyakit ini di negara-negara Barat telah berkurang karena digunakannya terapi dengan pengamatan langsung dan metode terbaru lainnya, namun tidaklah demikian yang terjadi di negara-negara berkembang tempat HIV paling banyak ditemukan. Pada stadium awal infeksi HIV (jumlah CD4 >300 sel per µL), TBC muncul sebagai penyakit paru-paru. Pada stadium lanjut infeksi HIV, ia sering muncul sebagai penyakit sistemik yang menyerang bagian tubuh lainnya (tuberkulosis ekstrapulmoner). Gejala-gejalanya biasanya bersifat tidak spesifik (konstitusional) dan tidak terbatasi pada satu tempat.TBC yang menyertai infeksi HIV sering menyerang
sumsum tulang,
tulang, saluran kemih dan
saluran pencernaan,
hati, kelenjar getah bening (
nodus limfa regional), dan
sistem syaraf pusat.
[12] Dengan demikian, gejala yang muncul mungkin lebih berkaitan dengan tempat munculnya penyakit ekstrapulmoner.
[sunting] Penyakit saluran pencernaan utama
Esofagitis adalah peradangan pada kerongkongan (
esofagus), yaitu jalur makanan dari mulut ke lambung. Pada individu yang terinfeksi HIV, penyakit ini terjadi karena infeksi jamur (jamur
kandidiasis) atau virus (
herpes simpleks-1 atau
virus sitomegalo). Ia pun dapat disebabkan oleh
mikobakteria, meskipun kasusnya langka.
[13]
Diare kronis yang tidak dapat dijelaskan pada infeksi HIV dapat terjadi karena berbagai penyebab; antara lain infeksi bakteri dan parasit yang umum (seperti
Salmonella,
Shigella,
Listeria,
Kampilobakter, dan
Escherichia coli), serta infeksi oportunistik yang tidak umum dan virus (seperti
kriptosporidiosis,
mikrosporidiosis,
Mycobacterium avium complex, dan
virus sitomegalo (CMV) yang merupakan penyebab
kolitis).
Pada beberapa kasus,
diare terjadi sebagai efek samping dari obat-obatan yang digunakan untuk menangani HIV, atau efek samping dari infeksi utama (primer) dari HIV itu sendiri. Selain itu, diare dapat juga merupakan efek samping dari
antibiotik yang digunakan untuk menangani bakteri diare (misalnya pada
Clostridium difficile). Pada stadium akhir infeksi HIV, diare diperkirakan merupakan petunjuk terjadinya perubahan cara
saluran pencernaan menyerap nutrisi, serta mungkin merupakan komponen penting dalam sistem pembuangan yang berhubungan dengan HIV.
[14]
[sunting] Penyakit syaraf dan kejiwaan utama
Infeksi HIV dapat menimbulkan beragam kelainan tingkah laku karena gangguan pada syaraf (
neuropsychiatric sequelae), yang disebabkan oleh infeksi organisma atas sistem syaraf yang telah menjadi rentan, atau sebagai akibat langsung dari penyakit itu sendiri.
Toksoplasmosis adalah penyakit yang disebabkan oleh
parasit bersel-satu, yang disebut
Toxoplasma gondii. Parasit ini biasanya menginfeksi otak dan menyebabkan radang otak akut (toksoplasma
ensefalitis), namun ia juga dapat menginfeksi dan menyebabkan penyakit pada
mata dan paru-paru.
[15] Meningitis kriptokokal adalah infeksi
meninges (membran yang menutupi otak dan
sumsum tulang belakang) oleh jamur
Cryptococcus neoformans. Hal ini dapat menyebabkan demam,
sakit kepala, lelah, mual, dan muntah. Pasien juga mungkin mengalami
sawan dan kebingungan, yang jika tidak ditangani dapat mematikan.
Leukoensefalopati multifokal progresif adalah penyakit
demielinasi, yaitu penyakit yang menghancurkan selubung syaraf (
mielin) yang menutupi serabut sel syaraf (
akson), sehingga merusak penghantaran impuls syaraf. Ia disebabkan oleh
virus JC, yang 70% populasinya terdapat di tubuh manusia dalam kondisi laten, dan menyebabkan penyakit hanya ketika sistem kekebalan sangat lemah, sebagaimana yang terjadi pada pasien AIDS. Penyakit ini berkembang cepat (progresif) dan menyebar (multilokal), sehingga biasanya menyebabkan kematian dalam waktu sebulan setelah diagnosis.
[16]
Kompleks demensia AIDS adalah penyakit penurunan kemampuan mental (
demensia) yang terjadi karena menurunnya metabolisme sel otak (
ensefalopati metabolik) yang disebabkan oleh infeksi HIV; dan didorong pula oleh terjadinya pengaktifan imun oleh
makrofag dan
mikroglia pada otak yang mengalami infeksi HIV, sehingga mengeluarkan
neurotoksin.
[17] Kerusakan syaraf yang spesifik, tampak dalam bentuk ketidaknormalan kognitif, perilaku, dan motorik, yang muncul bertahun-tahun setelah infeksi HIV terjadi. Hal ini berhubungan dengan keadaan rendahnya jumlah sel T CD4
+ dan tingginya muatan virus pada plasma darah. Angka kemunculannya (prevalensi) di negara-negara Barat adalah sekitar 10-20%,
[18] namun di
India hanya terjadi pada 1-2% pengidap infeksi HIV.
[19][20] Perbedaan ini mungkin terjadi karena adanya perbedaan subtipe HIV di
India.
[sunting] Kanker dan tumor ganas (malignan)
Pasien dengan infeksi HIV pada dasarnya memiliki risiko yang lebih tinggi terhadap terjadinya beberapa kanker. Hal ini karena infeksi oleh
virus DNA penyebab
mutasi genetik; yaitu terutama
virus Epstein-Barr (EBV), virus herpes Sarkoma Kaposi (KSHV), dan
virus papiloma manusia (HPV).
[21][22]
Sarkoma Kaposi adalah tumor yang paling umum menyerang pasien yang terinfeksi HIV. Kemunculan tumor ini pada sejumlah pemuda homoseksual tahun
1981 adalah salah satu pertanda pertama wabah AIDS. Penyakit ini disebabkan oleh virus dari subfamili
gammaherpesvirinae, yaitu
virus herpes manusia-8 yang juga disebut virus herpes Sarkoma Kaposi (KSHV). Penyakit ini sering muncul di kulit dalam bentuk bintik keungu-unguan, tetapi dapat menyerang organ lain, terutama
mulut, saluran pencernaan, dan paru-paru.
Kanker getah bening tingkat tinggi (
limfoma sel B) adalah kanker yang menyerang sel darah putih dan terkumpul dalam kelenjar getah bening, misalnya seperti
limfoma Burkitt (
Burkitt's lymphoma) atau sejenisnya (
Burkitt's-like lymphoma),
diffuse large B-cell lymphoma (DLBCL), dan
limfoma sistem syaraf pusat primer, lebih sering muncul pada pasien yang terinfeksi HIV. Kanker ini seringkali merupakan perkiraan kondisi (
prognosis) yang buruk. Pada beberapa kasus, limfoma adalah tanda utama AIDS. Limfoma ini sebagian besar disebabkan oleh
virus Epstein-Barr atau virus herpes Sarkoma Kaposi.
Kanker leher rahim pada wanita yang terkena HIV dianggap tanda utama AIDS. Kanker ini disebabkan oleh
virus papiloma manusia.
Pasien yang terinfeksi HIV juga dapat terkena tumor lainnya, seperti
limfoma Hodgkin,
kanker usus besar bawah (
rectum), dan kanker
anus. Namun demikian, banyak tumor-tumor yang umum seperti
kanker payudara dan
kanker usus besar (
colon), yang tidak meningkat kejadiannya pada pasien terinfeksi HIV. Di tempat-tempat dilakukannya
terapi antiretrovirus yang sangat aktif (HAART) dalam menangani AIDS, kemunculan berbagai kanker yang berhubungan dengan AIDS menurun, namun pada saat yang sama kanker kemudian menjadi penyebab kematian yang paling umum pada pasien yang terinfeksi HIV.
[23]
[sunting] Infeksi oportunistik lainnya
Pasien AIDS biasanya menderita infeksi oportunistik dengan gejala tidak spesifik, terutama
demam ringan dan kehilangan berat badan. Infeksi oportunistik ini termasuk infeksi
Mycobacterium avium-intracellulare dan
virus sitomegalo. Virus sitomegalo dapat menyebabkan gangguan radang pada usus besar (kolitis) seperti yang dijelaskan di atas, dan gangguan radang pada retina mata (
retinitis sitomegalovirus), yang dapat menyebabkan kebutaan. Infeksi yang disebabkan oleh jamur
Penicillium marneffei, atau disebut
Penisiliosis, kini adalah infeksi oportunistik ketiga yang paling umum (setelah tuberkulosis dan
kriptokokosis) pada orang yang positif HIV di daerah endemik
Asia Tenggara.
[24]
 Untuk detail lebih lanjut tentang topik ini, lihat HIV.
Untuk detail lebih lanjut tentang topik ini, lihat HIV.

HIV yang baru memperbanyak diri tampak bermunculan sebagai bulatan-bulatan kecil (diwarnai hijau) pada permukaan
limfosit setelah menyerang sel tersebut; dilihat dengan
mikroskop elektron.
AIDS merupakan bentuk terparah atas akibat
infeksi HIV. HIV adalah
retrovirus yang biasanya menyerang organ-organ vital sistem kekebalan manusia, seperti
sel T CD4+ (sejenis
sel T),
makrofaga, dan
sel dendritik. HIV merusak sel T CD4
+ secara langsung dan tidak langsung, padahal sel T CD4
+ dibutuhkan agar sistem kekebalan tubuh dapat berfungsi baik. Bila HIV telah membunuh sel T CD4
+ hingga jumlahnya menyusut hingga kurang dari 200 per
mikroliter (µL)
darah, maka kekebalan
di tingkat sel akan hilang, dan akibatnya ialah kondisi yang disebut AIDS. Infeksi
akut HIV akan berlanjut menjadi infeksi laten klinis, kemudian timbul gejala infeksi HIV awal, dan akhirnya AIDS; yang diidentifikasi dengan memeriksa jumlah sel T CD4
+ di dalam darah serta adanya infeksi tertentu.
Tanpa
terapi antiretrovirus,
rata-rata lamanya perkembangan infeksi HIV menjadi AIDS ialah sembilan sampai sepuluh tahun, dan rata-rata waktu hidup setelah mengalami AIDS hanya sekitar 9,2 bulan.
[25] Namun demikian, laju perkembangan penyakit ini pada setiap orang sangat bervariasi, yaitu dari dua minggu sampai 20 tahun. Banyak faktor yang memengaruhinya, diantaranya ialah kekuatan tubuh untuk bertahan melawan HIV (seperti fungsi kekebalan tubuh) dari orang yang terinfeksi.
[26][27] Orang tua umumnya memiliki kekebalan yang lebih lemah daripada orang yang lebih muda, sehingga lebih berisiko mengalami perkembangan penyakit yang pesat. Akses yang kurang terhadap perawatan kesehatan dan adanya infeksi lainnya seperti
tuberkulosis, juga dapat mempercepat perkembangan penyakit ini.
[25][28][29] Warisan genetik orang yang terinfeksi juga memainkan peran penting. Sejumlah orang kebal secara alami terhadap beberapa varian HIV.
[30] HIV memiliki beberapa variasi genetik dan berbagai bentuk yang berbeda, yang akan menyebabkan laju perkembangan penyakit klinis yang berbeda-beda pula.
[31][32][33] Terapi antiretrovirus yang sangat aktif akan dapat memperpanjang rata-rata waktu berkembangannya AIDS, serta rata-rata waktu kemampuan penderita bertahan hidup.
[sunting] Penularan seksual
Penularan (transmisi) HIV secara seksual terjadi ketika ada kontak antara sekresi cairan vagina atau cairan preseminal seseorang dengan rektum, alat kelamin, atau
membran mukosa mulut pasangannya. Hubungan seksual reseptif tanpa pelindung lebih berisiko daripada hubungan seksual insertif tanpa pelindung, dan risiko hubungan seks anal lebih besar daripada risiko hubungan seks biasa dan seks oral. Seks oral tidak berarti tak berisiko karena HIV dapat masuk melalui seks oral reseptif maupun insertif.
[34] Kekerasan seksual secara umum meningkatkan risiko penularan HIV karena pelindung umumnya tidak digunakan dan sering terjadi trauma fisik terhadap rongga vagina yang memudahkan transmisi HIV.
[35]
Penyakit menular seksual meningkatkan risiko penularan HIV karena dapat menyebabkan gangguan pertahanan
jaringan epitel normal akibat adanya
borok alat kelamin, dan juga karena adanya penumpukan sel yang terinfeksi HIV (
limfosit dan
makrofaga) pada semen dan sekresi vaginal. Penelitian epidemiologis dari Afrika Sub-Sahara,
Eropa, dan
Amerika Utara menunjukkan bahwa terdapat sekitar empat kali lebih besar risiko terinfeksi AIDS akibat adanya borok alat kelamin seperti yang disebabkan oleh
sifilis dan/atau
chancroid. Resiko tersebut juga meningkat secara nyata, walaupun lebih kecil, oleh adanya penyakit menular seksual seperti
kencing nanah, infeksi
chlamydia, dan
trikomoniasis yang menyebabkan pengumpulan lokal limfosit dan makrofaga.
[36]
Transmisi HIV bergantung pada tingkat kemudahan penularan dari pengidap dan kerentanan pasangan seksual yang belum terinfeksi. Kemudahan penularan bervariasi pada berbagai tahap penyakit ini dan tidak konstan antarorang.
Beban virus plasma yang tidak dapat dideteksi tidak selalu berarti bahwa beban virus kecil pada air mani atau sekresi alat kelamin. Setiap 10 kali penambahan jumlah RNA HIV plasma darah sebanding dengan 81% peningkatan laju transmisi HIV.
[36][37] Wanita lebih rentan terhadap infeksi HIV-1 karena perubahan hormon, ekologi serta fisiologi mikroba vaginal, dan kerentanan yang lebih besar terhadap penyakit seksual.
[38][39] Orang yang terinfeksi dengan HIV masih dapat terinfeksi jenis virus lain yang lebih mematikan.
[sunting] Kontaminasi patogen melalui darah

Poster CDC tahun 1989, yang mengetengahkan bahaya AIDS sehubungan dengan pemakaian narkoba.
Jalur penularan ini terutama berhubungan dengan pengguna obat suntik, penderita
hemofilia, dan resipien
transfusi darah dan produk darah. Berbagi dan menggunakan kembali
jarum suntik (
syringe) yang mengandung darah yang terkontaminasi oleh organisme biologis penyebab penyakit (
patogen), tidak hanya merupakan risiko utama atas infeksi HIV, tetapi juga
hepatitis B dan
hepatitis C. Berbagi penggunaan jarum suntik merupakan penyebab sepertiga dari semua infeksi baru HIV dan 50% infeksi hepatitis C di
Amerika Utara,
Republik Rakyat Cina, dan
Eropa Timur. Resiko terinfeksi dengan HIV dari satu tusukan dengan jarum yang digunakan orang yang terinfeksi HIV diduga sekitar 1 banding 150.
Post-exposure prophylaxis dengan obat anti-HIV dapat lebih jauh mengurangi risiko itu.
[40] Pekerja fasilitas kesehatan (perawat, pekerja laboratorium, dokter, dan lain-lain) juga dikhawatirkan walaupun lebih jarang. Jalur penularan ini dapat juga terjadi pada orang yang memberi dan menerima
rajah dan
tindik tubuh.
Kewaspadaan universal sering kali tidak dipatuhi baik di Afrika Sub Sahara maupun Asia karena sedikitnya sumber daya dan pelatihan yang tidak mencukupi. WHO memperkirakan 2,5% dari semua infeksi HIV di Afrika Sub Sahara ditransmisikan melalui suntikan pada fasilitas kesehatan yang tidak aman.
[41] Oleh sebab itu,
Majelis Umum Perserikatan Bangsa-Bangsa, didukung oleh opini medis umum dalam masalah ini, mendorong negara-negara di dunia menerapkan kewaspadaan universal untuk mencegah penularan HIV melalui fasilitas kesehatan.
[42]
Resiko penularan HIV pada penerima transfusi darah sangat kecil di negara maju. Di negara maju, pemilihan donor bertambah baik dan pengamatan HIV dilakukan. Namun demikian, menurut
WHO, mayoritas populasi dunia tidak memiliki akses terhadap darah yang aman dan "antara 5% dan 10% infeksi HIV dunia terjadi melalui transfusi darah yang terinfeksi".
[43]
[sunting] Penularan masa perinatal
Transmisi HIV dari ibu ke anak dapat terjadi melalui rahim (
in utero) selama masa
perinatal, yaitu minggu-minggu terakhir kehamilan dan saat persalinan. Bila tidak ditangani, tingkat penularan dari ibu ke anak selama kehamilan dan persalinan adalah sebesar 25%. Namun demikian, jika sang ibu memiliki akses terhadap terapi antiretrovirus dan melahirkan dengan cara
bedah caesar, tingkat penularannya hanya sebesar 1%.
[44] Sejumlah faktor dapat memengaruhi risiko infeksi, terutama beban virus pada ibu saat persalinan (semakin tinggi beban virus, semakin tinggi risikonya).
Menyusui meningkatkan risiko penularan sebesar 4%.
[45]
Sejak tanggal
5 Juni 1981, banyak definisi yang muncul untuk pengawasan
epidemiologi AIDS, seperti
definisi Bangui dan
definisi World Health Organization tentang AIDS tahun 1994. Namun demikian, kedua sistem tersebut sebenarnya ditujukan untuk pemantauan epidemi dan bukan untuk penentuan tahapan klinis pasien, karena definisi yang digunakan tidak sensitif ataupun spesifik. Di negara-negara berkembang, sistem
World Health Organization untuk infeksi HIV digunakan dengan memakai data klinis dan laboratorium; sementara di negara-negara maju digunakan sistem klasifikasi
Centers for Disease Control (CDC) Amerika Serikat.
[sunting] Sistem tahapan infeksi WHO

Grafik hubungan antara jumlah HIV dan jumlah CD4
+ pada rata-rata infeksi HIV yang tidak ditangani. Keadaan penyakit dapat bervariasi tiap orang.
jumlah limfosit T CD4+ (sel/mm³) jumlah RNA HIV per mL plasmaPada tahun 1990,
World Health Organization (WHO) mengelompokkan berbagai infeksi dan kondisi AIDS dengan memperkenalkan sistem tahapan untuk pasien yang terinfeksi dengan HIV-1.
[46] Sistem ini diperbarui pada bulan
September tahun
2005. Kebanyakan kondisi ini adalah
infeksi oportunistik yang dengan mudah ditangani pada orang sehat.
[sunting] Sistem klasifikasi CDC
Terdapat dua definisi tentang AIDS, yang keduanya dikeluarkan oleh
Centers for Disease Control and Prevention (CDC). Awalnya CDC tidak memiliki nama resmi untuk penyakit ini; sehingga AIDS dirujuk dengan nama penyakit yang berhubungan dengannya, contohnya ialah
limfadenopati. Para penemu HIV bahkan pada mulanya menamai AIDS dengan nama virus tersebut.
[47][48] CDC mulai menggunakan kata AIDS pada bulan
September tahun
1982, dan mendefinisikan penyakit ini.
[49] Tahun
1993, CDC memperluas definisi AIDS mereka dengan memasukkan semua orang yang jumlah sel T CD4
+ di bawah 200 per µL darah atau 14% dari seluruh
limfositnya sebagai pengidap positif HIV.
[50] Mayoritas kasus AIDS di negara maju menggunakan kedua definisi tersebut, baik definisi CDC terakhir maupun pra-1993. Diagnosis terhadap AIDS tetap dipertahankan, walaupun jumlah sel T CD4
+ meningkat di atas 200 per µL darah setelah perawatan ataupun penyakit-penyakit tanda AIDS yang ada telah sembuh.
Banyak orang tidak menyadari bahwa mereka terinfeksi virus HIV.
[51] Kurang dari 1% penduduk perkotaan di
Afrika yang aktif secara seksual telah menjalani tes HIV, dan persentasenya bahkan lebih sedikit lagi di pedesaan. Selain itu, hanya 0,5% wanita mengandung di perkotaan yang mendatangi fasilitas kesehatan umum memperoleh bimbingan tentang AIDS, menjalani pemeriksaan, atau menerima hasil tes mereka. Angka ini bahkan lebih kecil lagi di fasilitas kesehatan umum pedesaan.
[51] Dengan demikian, darah dari para pen
donor dan produk darah yang digunakan untuk pengobatan dan penelitian medis, harus selalu diperiksa kontaminasi HIV-nya.
Tes HIV umum, termasuk
imunoasai enzim HIV dan pengujian
Western blot, dilakukan untuk mendeteksi
antibodi
 "The world is a lonely planet." Demikian status seorang teman saya di sebuah situs jejaring dunia maya. Usut punya usut ternyata ia sedang merasa kesepian. Penduduk dunia diperkirakan mencapai 7 milyar jiwa tahun depan. Lantas bagaimana mungkin dunia ini ia katakan sepi? Indonesia sendiri berada pada urutan keempat dalam daftar negara dengan jumlah penduduk terbanyak, yaitu sekitar 236 juta jiwa. Tetapi tetap saja teman saya itu merasa kesepian, meski setiap hari ia pasti sama seperti anda dan saya, bersinggungan dan bertemu dengan banyak orang hampir setiap saat. Apa yang ia katakan saya yakin mewakili banyak orang yang merasa seperti dirinya, merasa kesepian, sendirian atau bahkan mungkin terasing dari orang-orang disekitarnya.
"The world is a lonely planet." Demikian status seorang teman saya di sebuah situs jejaring dunia maya. Usut punya usut ternyata ia sedang merasa kesepian. Penduduk dunia diperkirakan mencapai 7 milyar jiwa tahun depan. Lantas bagaimana mungkin dunia ini ia katakan sepi? Indonesia sendiri berada pada urutan keempat dalam daftar negara dengan jumlah penduduk terbanyak, yaitu sekitar 236 juta jiwa. Tetapi tetap saja teman saya itu merasa kesepian, meski setiap hari ia pasti sama seperti anda dan saya, bersinggungan dan bertemu dengan banyak orang hampir setiap saat. Apa yang ia katakan saya yakin mewakili banyak orang yang merasa seperti dirinya, merasa kesepian, sendirian atau bahkan mungkin terasing dari orang-orang disekitarnya.